HBV – Hepatitis B Virus
Hepadnaviridae (famille), Orthohépadnavirus (genre)
Aspect
Virus à ADN double brin enveloppé (l’enveloppe contient l’antigène Ag-HBs) et à capside icosaédrique.
Il existe également des particules sphériques ou filamenteuses sans matériel génétique et sans capside, appelées particules de DANE. Ces particules sont très riches en antigène de surface HBs et constituent une technique d’échappement du système immunitaire.
Le génome contient 4 phases de lectures :
- La région S code les protéines d’enveloppe dont une protéine S de 24 kDa (= antigène HBs).
- La région C code la protéine de core de 22 kDa et une protéine non structurale p17e de 17 kDa (= antigène HBe).
- La région P code l’ADN polymérase virale de 82 kDa. Cette enzyme possède à la fois des activités de transcriptase inverse et d’ADN polymérase.
- La région X code un polypeptide de 145 à 154 acides aminés qui a un potentiel oncogénique.


Wikipedia.org
Pathogenèse
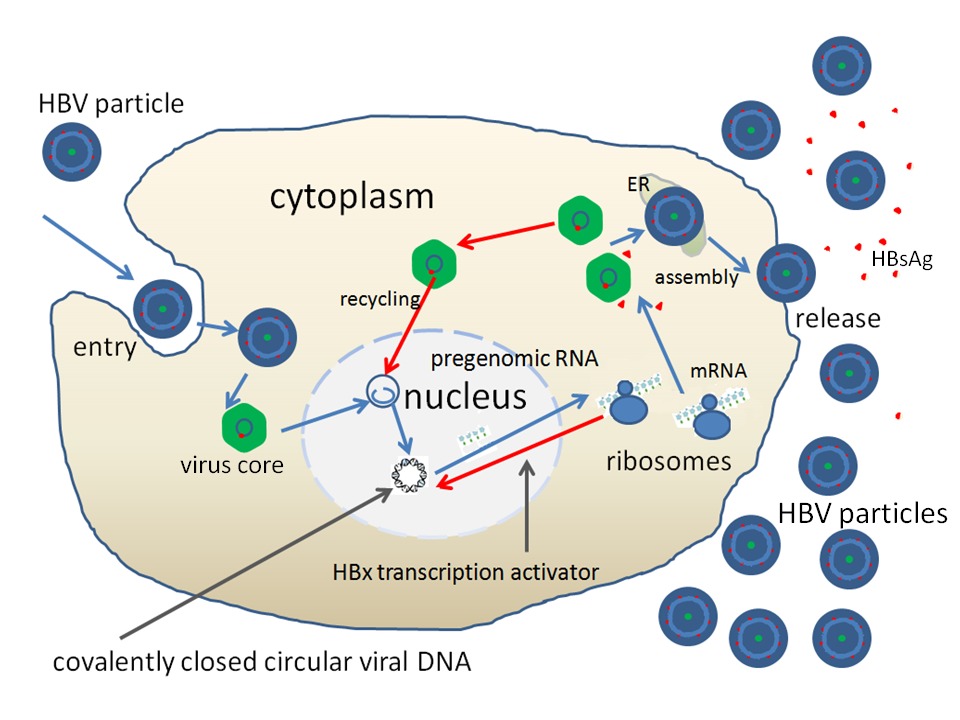
Les virus d’hépatite sont les principaux virus hépatotropes. Cependant, d’autres virus ont un tropisme hépatique et peuvent attaquer le foie (par exemple HSV, CMV, EBV, Adénovirus, Coxsackie).
L’hépatite virale due à HBV n’est pas causée directement par le virus, mais par la réaction immunitaire, notamment la synthèse d’interféron par les lymphocytes CD8 qui induit la lyse des cellules infectées.
De plus le virus HBV dépose son génome à l’intérieur des hépatocytes infectés, sous forme de cccADN (closed covalent circular viral DNA). Ce matériel génétique est très résistant et peut perdurer pendant des décennies, en constituant la matrice de la réactivation de la réplication virale.
Son ADN polymérase a une activité de rétrotranscription (transcriptase inverse qui permet de synthétiser de l’ADN à partir de l’ARN) proche de celle du HIV mais intervenant à un moment différent du cycle de réplication virale. Elle constitue comme pour HIV une cible importante pour le traitement de l’hépatite B.
Ce mode de réplication du génome lui confère une faible fiabilité. L’absence de correction des erreurs entraine l’apparition d’un grand nombre de virus mutants, pouvant être sélectionnés au cours d’une infection ou d’un traitement.
Il y a un chevauchement entre les séquences des gènes Ag-HBs et pol (qui code pour l’ADN polymérase). Les traitements qui ciblent la polymérase peuvent induire la sélection de mutants non seulement de pol mais également de la séquence codant pour l’Ag-HBs, qui ne sera potentiellement plus reconnus par les anticorps circulants.
A noter que les inhibiteurs de la polymérase n’ont aucune action sur le cccADN, qui va persister dans les hépatocytes et pourra être réactivé.
Epidémiologie
L’HBV est endémique dans certaines régions d’Afrique , d’Asie et du Sud-Est asiatique. Au total environ 2 milliards de personnes sont infectées au niveau mondial et 350 millions ont une hépatite B chronique (5% de la population mondiale).
C’est la première maladie virale dans le monde.
Mode de transmission

L’homme est le seul hôte naturel connu. Le réservoir naturel est constitué par les malades chroniques.
HBV possède des caractéristiques propres qui lui permettent de persister longtemps dans l’environnement: Il est très résistant à la dessication, à la chaleur jusqu’à 100° C et à la congélation, il peut être inactivé par l’eau de Javel 5% ou une chaleur supérieure 100° C.
La transmission est parentérale, et se fait par :
- Transmission verticale mère – enfant : au niveau global, cela constitue le mode principal de transmission, majoritairement en périnatal (surtout si la mère est Ag-HBe positive), moindre en postnatal (par l’allaitement ou l’échange de salive), rare in utero
- Transmission sexuelle et hématogène (injection notamment) : cela constitue le s mode de transmission principal dans les pays industrialisés (co-infection HBV et HIV dans 10% des cas)
Clinique
On distingue deux types de pathologies : l’hépatite B aigue et l’hépatite B chronique.
Le diagnostic des hépatites virales peut être direct (par détection des antigènes ou d’ADN viral), indirect (par mise en évidence d’anticorps), ou par le dosage de biomarqueurs tels que les transaminases.
Ces différentes méthodes de diagnostic permettent entre autre de déterminer la phase de l’infection : aigue ou chronique.
Hépatite B aigue
Elle est asymptomatique dans 70% des cas.
Dans 30% des cas elle se manifeste comme un syndrome pseudo-grippal de quelque jours, puis par un ictère franc avec urines foncées pendant 2-3 semaines.
L’élévation des ALAT > ASAT évolue parallèlement aux symptômes avec un pic à 3 semaines.
Les antigènes HBe sont sécrétés en grande quantité lorsque la réplication virale est très active.

Une situation est particulièrement: l’hépatite fulminante (< 1% des cas). La réaction immunitaire intense induit une hépatolyse massive qui nécessite souvent une transplantation rénale. La mortalité est de 90%.
Après la résolution de l’infection aigue les Ag-HBS disparaissent au profit des anticorps anti-HBs qui confèrent une immunité à vie.
Les anti-HBs sont aussi produits après le vaccin. Pour différencier un patient guéri d’un patient vacciné on recherche les anti-HBc, qui sont dirigés contre la capsule virale qui n’est pas présente dans le vaccin.
Hépatite B chronique
L’évolution de la maladie dépend de l’âge de l’infection.
Chez le nouveau-né 95% des patients infectés vont développer une hépatite chronique. Chez les adultes, par contre, seulement 5% des patients présenteront une évolution en hépatite chronique.
La chronicité est définie par la présence d’Ag-HBs > 6 mois.
L’infection reste souvent asymptomatique.
L’ADN viral peut s’intégrer dans le génome cellulaire.
Les symptômes et les perturbations des ALAT persistent à bas bruit.

En cas d’hépatite chronique, environ 20-30% des patients risquent de développer une cirrhose, avec ensuite une probabilité de 1-6% par an de développement d’un CHC (carcinome hépato-cellulaire).
L’hépatite B a une évolution particulière, il est possible de développer directement un CHC à partir de l’hépatite chronique sans passer par la cirrhose. Cela est causé par la capacité de l’HBV à intégrer son ADN dans le génome humain et induire la carcinogenèse.
Diagnostic
L’infection à HBV est typiquement asymptomatique pendant des décennies.
Le diagnostic se fait principalement par sérologie. Les résultats seront à interpréter en fonction des anticorps présents
- Anti-HBs : indiquent une infection résolue ou un sujet vacciné
- Anti-HBc : indiquent une infection actuelle ou passée
- Anti-HBe : infection inactive ou mutant
La présence de l’antigène HBe indique une réplication active.
Traitement
La réduction du taux d’infection par HBV passe en premier par la prévention, qui peut se faire par plusieurs moyens :
- Dépistage des produits sanguins
- Dépistage en cours de grossesse
- Immunisation active par le vaccin
- Immunisation passive par immunoglobulines post-exposition (dans les 48h)
Le vaccin implique l’injection de l’antigène HBs produit in vitro à partir d’ADN viral recombinant. Il induit la production d’anticorps anti-HBs. Il nécessite 3 doses chez le nouveau-né et le jeune enfant, et 2 doses chez les sujets plus âgés (adolescent dès 11 ans et adultes).
Il est indiqué chez tout le monde et est très bien toléré avec peu d’effets indésirables.
Le traitement de l’infection aigue est symptomatique, pouvant aller jusqu’à la transplantation en cas d’hépatite fulminante.
Le traitement de l’hépatite B chronique vise à arrêter la multiplication virale afin d’éviter la progression vers une fibrose, cirrhose et CHC.
L’indication au traitement dépend des altérations des transaminases et du statut réplicatif du virus (> 20’000 copies ADN/ml).
- Interféron-α-pégylé
C’est un analogue de cytokine endogène qui permet de normaliser la réponse inflammatoire et en même temps de réduire la virémie.
Il s’agit d’un traitement avec beaucoup d’effets secondaires mais qui peut rester efficace longtemps sans traitement ultérieur.
En pratique il est efficace seulement chez 20% des patients et est très peu utilisé.
- Analogues nucléos(t)idiques
Sont des inhibiteurs de la polymérase qui freinent la réplication du virus.
Ce traitement n’étant pas actif sur le cccADN « latent », ce dernier va donc réactiver la réplication virale à l’arrêt du traitement.
C’est un traitement à longue terme (comme les traitements antirétroviraux pour le VIH).
En revanche, c’est un traitement simple à administrer (1 comprimé par jour) et qui est très bien toléré. Actuellement le risque de résistance est très faible.
Les patients doivent être régulièrement suivis pour vérifier la tolérance au traitement, une éventuelle résolution de l’infection et un dépistage d’une éventuelle évolution vers fibrose, cirrhose et CHC.
